
통풍 발작 응급처치를 제대로 알았더라면 아버지를 119에 20번이나 태우지 않았을 것입니다. 새벽 3시, “아악! 내 발!!” 하는 아버지의 비명소리에 온 가족이 잠에서 깨는 일이 올해만 벌써 네 번째입니다.
진통제를 드려도 전혀 듣지 않는 극심한 통증. 이불만 스쳐도 자지러지는 고통. 응급실로 달려가는 차 안에서 “이번엔 정말 발을 자르는 게 낫겠다”고 신음하시던 아버지의 모습을 잊을 수 없습니다.
하지만 20년간의 시행착오 끝에 깨달은 것이 있습니다. 골든타임 6시간을 어떻게 대처하느냐가 응급실 방문 여부를 결정합니다.
골든타임 6시간, 생사의 갈림길
세브란스병원 류마티스내과 교수님 강의 핵심
“발작 시작 후 6시간 이내 치료를 시작해야 효과적입니다. 콜키신은 즉시 복용해야 하며, 시간이 지체되면 효과가 급격히 감소합니다.”
우리 가족의 실제 경험으로도 증명되었습니다:
- 2시간 이내 대처: 3-4일 회복
- 6시간 이후 대처: 7-10일 회복, 응급실 방문 확률 80%
시간대별 응급 대처 프로토콜
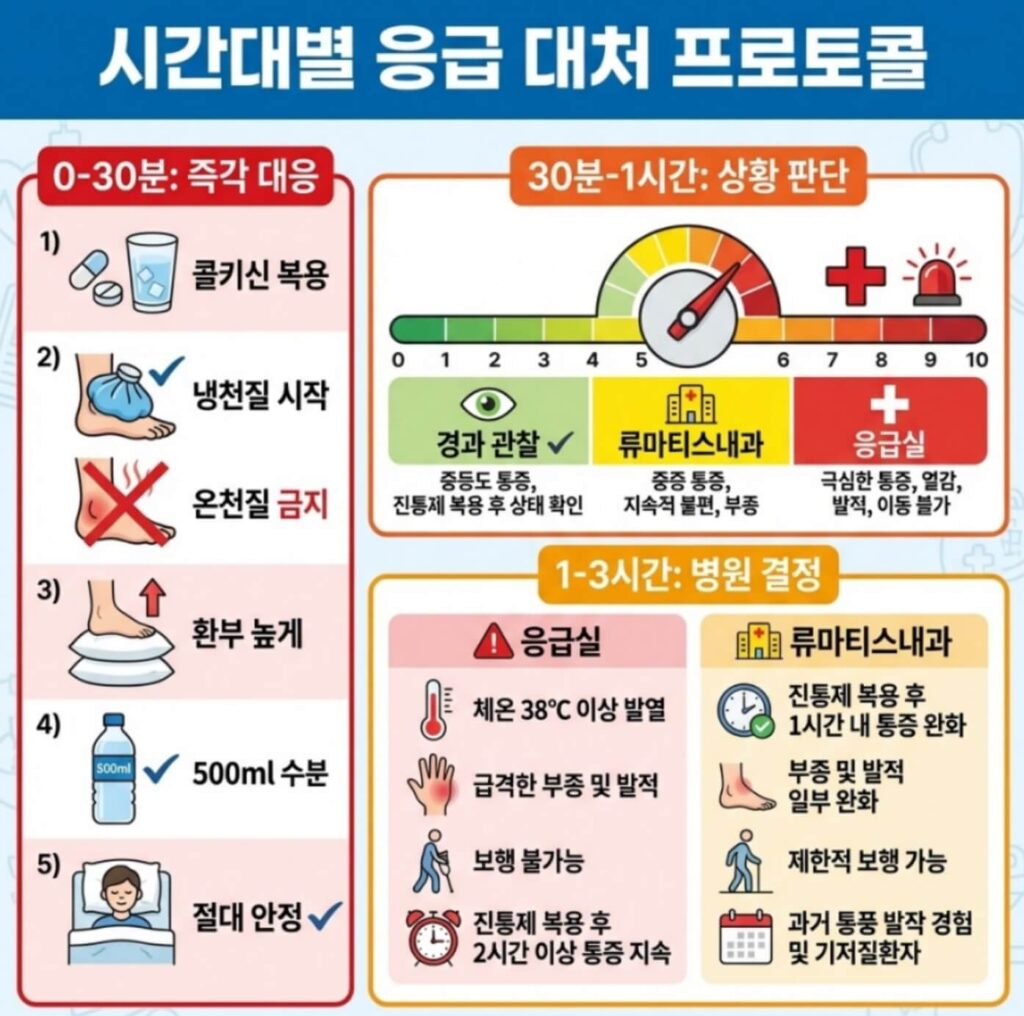
0-30분: 즉각 대응 (생사 갈림길)
즉시 해야 할 것 5가지:
- 처방받은 급성기 약 복용 (콜키신 또는 NSAIDs)
- 우리 집은 아버지 침대 머리맡, 거실, 제 차에 비상용 콜키신 2알씩 상비
- “아프다!” 싶을 때 물 한 잔과 함께 즉시 복용
- 냉찜질 시작 (절대 온찜질 금지!)
- ✅ 냉찜질: 얼음팩을 수건으로 감싸 15분 간격
- ❌ 온찜질: 염증에 기름 붓는 격, 통증 극대화
- 환부를 심장보다 높게
- 베개 2-3개로 발 받치기
- 이불 무게도 고통스러우므로 박스로 터널 만들기
- 물 500ml 즉시 마시기 (요산 배출 촉진)
- 절대 안정 (움직이지 말 것)
- 화장실도 부축하거나 요강 사용
- 관절 움직임이 요산 결정으로 조직 손상 악화
30분-1시간: 상황 판단
통증 척도 체크 (10점 만점)
- 8-10점: 이불만 닿아도 비명, 걷기 불가능 → 119 또는 응급실
- 6-7점: 심하게 아프지만 절뚝거리며 걸을 수 있음 → 류마티스내과 예약
- 4-5점: 약 효과 나타나는 중 → 경과 관찰
약 효과 확인: 콜키신은 보통 1-2시간 후부터 효과가 나타나기 시작합니다. 30분 경과 후에도 통증이 계속 악화된다면 추가 조치가 필요합니다.
1-3시간: 병원 결정
🚨 응급실 가야 하는 기준:
- 통증이 전혀 줄지 않거나 악화
- 38도 이상 고열 (패혈성 관절염 의심)
- 구토로 약 복용 불가능
- 심장질환 등 기저질환 있음
🏥 외래 진료 가능한 경우:
- 약물로 조금씩 나아지는 중
- 열 없이 관절 통증만 있음
- 평일 낮 시간대
응급실 vs 외래, 현명한 선택
응급실 선택 시
장점: 즉각적 통증 완화 (스테로이드 주사)
단점: 비용 부담 (응급 진료비 + 주사비 약 15-20만원)
효과: 주사 후 30분-1시간이면 통증 확 감소
외래 선택 시
장점: 체계적 관리, 비용 절감
단점: 대기 시간, 즉각적 효과 제한
119 vs 자가용 판단 기준
119 호출 필요:
- 혼자 계실 때 발작 발생
- 통증으로 전혀 움직일 수 없음
- 의식 흐림이나 고열 동반
자가용 이동 가능:
- 보호자 있음
- 절뚝거리며 걸을 수 있음
- 차로 10-15분 거리 병원
집에 상비해야 할 응급 키트
필수 약물 (처방 필요)
□ 콜키신 또는 인도메타신 (급성기 치료제)
□ 진통제 (타이레놀 등)
□ 위장약 (급성기 약은 위에 부담)
응급 물품
□ 냉찜질팩 3개 (냉동실 상비)
□ 탄력붕대
□ 베개 2-3개 (발 받침용)
□ 큰 생수통 (즉시 수분 섭취)
병원 방문용 서류
□ 보험증, 신분증
□ 최근 혈액검사 결과지
□ 현재 복용 약물 리스트
□ 발작 기록 메모
의사에게 보여줄 체크리스트
당황해서 “그냥 아파요”라고만 하면 정확한 처방이 어렵습니다:
□ 발작 시작 시간: (예: 새벽 3시)
□ 복용한 약: (예: 콜키신 1알, 타이레놀 2알)
□ 최근 식사: (예: 어제 저녁 삼겹살 + 소주)
□ 동반 증상: (예: 오한, 발열 여부)
□ 현재 복용 중인 약: (고혈압약, 당뇨약 등)
20년 경험에서 얻은 변화
우리 가족의 응급실 방문 변화:
- 2005-2010년: 연 8-10회 응급실 방문
- 2011-2020년: 연 3-4회로 감소
- 2021-현재: 연 1-2회 수준 유지
핵심 교훈: 통풍 발작 응급처치에서 가장 중요한 건 “준비“입니다. 발작은 예고 없이 찾아오지만, 준비된 대응은 고통의 시간을 크게 줄여줍니다.
환자 가족에게 당부
아버지는 늘 “가족들 깨우기 미안해서” 새벽 내내 끙끙 앓다 아침에야 말씀하곤 했습니다. 하지만 통풍은 참으면 병을 키웁니다.
초기에 잡으면 약 몇 알로 끝날 것을, 참다가 염증이 전신으로 퍼져 입원까지 했던 적이 한두 번이 아닙니다.
“아프면 바로 깨우세요. 그게 우리를 도와주는 겁니다.”
완벽한 예방은 불가능하지만, 올바른 대처로 삶의 질은 충분히 지킬 수 있습니다.
⚠️본 글은 20년 통풍 환자 가족의 경험을 정리한 것으로, 의학적 조언이 아닙니다. 응급 상황 시 반드시 전문의와 상담하시기 바랍니다.
참고 자료: 세브란스병원 류마티스내과, 대한류마티스학회 통풍 진료 권고안






댓글 남기기